第三节 胃肠道基本病变X线表现
胃肠道病变有其特殊性,无论是那种病或那一部分病变,除局部形态学有改变外,还经常伴有局部的功能改变。这种形态与功能相关的变化,在胃肠道疾患的诊断中,差不多具有同等重要性。甚至,有时局部器质性病变还可产生周围的、或远处的功能性改变。如阑尾炎可致胃幽门和十二指肠球部痉挛等。此外,功能性异常,往往由形态异常而表现出来,一般而言,形态改变多属器质性病变,而功能性改变既可能是器质性变化的早期阶段,且还受内外各种因素的影响。因此,X线诊断必须从形态与功能两方面进行观察,密切结合临床资料,综合分析作出判断。
所谓形态,在胃肠道而言,指的是管腔大小,外形轮廓以及粘膜皱襞等;而功能则是张力高低、蠕动强弱以及运动力快慢、分泌多少等功能状况。
一、管腔大小的改变
胃肠道是大小不等、形态各异的空腔脏器。其管腔大小改变有一定限度。由于管壁的张力,维持其管腔具一定的形态与大小。任何局部或全部产超过正常限度的缩小或扩大,都表明是病理现象。
超过正常范围的持久性管腔缩小是为狭窄。表现为狭窄的病变有:先天性闭锁、炎性纤维组织增生、肿瘤浸润性生长以及局部功能征象如痉挛等。其X线表现共同的征象为管腔狭窄。所不同者:先天性闭锁一般其病变范围较短,且边缘光滑。炎性纤维组织增生者,其病变范围较长,边缘欠规则,如溃疡性结肠炎愈合阶段。肿瘤性狭窄除管腔缩窄外,还伴有管壁僵直、狭窄段不规则。痉挛性狭窄,属功能性改变,痉挛消除后管腔恢复正常,管壁柔软。
超过正常限度的持久性管腔增大是为扩大。管腔扩大的病理基础为胃肠道的局限性梗阻性病变,或胃肠道肌张力减弱所致。X线表现:视梗阴的部位与程度不同,其上段的扩大亦有异。扩大的管腔内可积液积气。前述管腔缩小的病变。都可引起狭窄以上部位的扩大,还可伴蠕动增强。而肌张力减弱者如无力型胃,呈普遍性扩大,且伴蠕动减弱。
二、粘膜皱襞的改变
粘膜皱襞具有可塑性,但正常的粘膜皱襞仍有规则的形状,一旦粘膜皱襞发生任何固定形态改变时,多表示有器质性病变。对发现早期病变鉴别诊断有重要意义。
(一)粘膜皱襞增粗
表现为皱襞隆起处(简称峰部)增宽蜷曲。X线征为透光的条纹影燕宽。亦称为粘膜皱襞肥厚和肥大。病理基础可为炎性水肿、慢性炎症的结缔组织增生或早期癌肿的局部浸润性等病变。
(二)粘膜皱襞变细:
病理基础为粘膜的萎缩或粘膜和粘膜下层癌肿浸润。x 线示皱襞的峰部有不同程度的坦平而沟部增宽,即粘膜皱襞条纹透光影平坦而不明显,严重时可消失,如萎缩性胃炎。
X线显示的粘膜增粗与变细,有时同实际情况不尽相符,这与钡剂调制、胃肠内粘液的多少以及检查时压迫的轻重等密切相关。在解释影像时宜多注意。
(三)粘膜皱襞集中
病理基础是慢性溃疡侵及粘膜层及粘膜下层,产生纤维组织增生,并致疤痕形成,引起附近皱襞向心性收缩所致。X线示龛影周围的粘膜皱襞向龛影集中,呈星状或放射状排列,而每条粘膜皱襞的外形仍保持正常。
(四)粘膜皱襞破坏、中断
指粘膜皱襞失去连续性与完整性。病理基础为糜烂、溃疡或恶性肿瘤侵蚀所致。X线示正常的皱襞影像消失,而代之为不规则杂乱的钡影,破坏的粘膜皱襞与正常皱襞常有明确的分界,所以观察粘膜皱襞的破坏和中断情况对鉴别良、恶性病变有很重要意义。
三、轮廓的改变
胃肠道管腔经多量钡剂充填后,从不同的位置观察,可显示其前后上下左右各方的轮廓。正常管腔轮廓光滑完整,粘膜皱襞规则,下列固定的轮廓改变,是器质性病变的征象。
(一)局部向腔外隆凸
病理基础为粘膜面溃烂的溃疡;或因局部管壁结构薄弱和邻近病变的粘连牵拉,致使该部各层向腔外突出的憩室。溃疡(图5-8)或憩室(diverticulum)都可使钡剂充填。如果X线从凹陷区的侧面投影(切线位投影),就在轮廓线外形成一个突出的钡影,例如胃溃疡所造成的胃轮廓线外的突出影。x 线术语称之为龛影或壁龛(niche or crater):而憩室突出影则称之为袋影突出。在正面像上为园形或椭园形的钡斑影。有时龛影周围所形成环形透光影,是溃疡周围的粘膜炎性肿胀所致,X线称为月晕征(图5-9)

图5-8 示胃溃疡与胃憩室

图5-9 十二指肠球部溃疡(龛影)
靶征―病理基础为糜烂。钡餐或钡灌肠充盈像是看不到的。在双对比像上,可见细小的钡斑影,周围有小环形透光影,有如打靶的靶心与内环。靶征周围胃小沟、胃小区消失。
溃疡和憩室的鉴别除有好发部位之外,还可借助粘膜皱襞的改变来判断,如为皱襞集中是为龛影;如皱襞向钡影中延伸则为憩室(图5-8)。
(二)局部向腔内凹入
病理基础为腔内占位性的隆起病变,如癌肿、息肉等。肿物从胃肠道壁向腔内生长,占据一定的空间。肿物区无钡剂充填,局部粘膜皱襞消失,此种改变称“充盈缺损”(defect of filling)(图5-10)。
充盈缺损系指充盈或半充盈像而言。在双对比像上,在气体的衬托下正好钡剂薄薄地涂在肿物表面上,因此就勾画出整个肿物的大小与形态(图5-11)。由于肿物的位置及X线投影角度的不同,则X线表现可不相同,如在正位像上,胃大弯及胃小弯的隆起病变可造成胃轮廓的改变,但胃后壁或胃前壁的隆起病变,则不造成轮廓的改变,仅显示胃内充盈缺损。根据缺损轮廓是否光滑、边缘是否整齐、管壁柔韧度等,从而判断属良性或恶性。
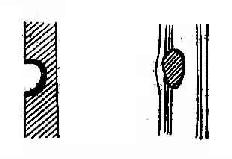
图5-10 示腔内充盈缺损

图5-11 胃癌 示腔内隆起性病变
胃肠道外的肿块或原于胃肠道管壁而向腔外生长的肿物,对胃肠道可产生外压性改变,多表现为大而浅的凹陷,称为压迹。
四、管壁的改变
胃肠道正常管壁柔软,收缩舒张自如。管壁丧失柔软性,其病理基础为炎性纤维组织增生或癌肿浸润。X线显示管壁僵直,即失去正常之弧度变得峭直且缩短,该处不能扩张。如溃疡病的瘢痕、胃癌的革囊状胃等。
五、功能性改变
(一)蠕动的改变
可表现为蠕动增强、蠕动减弱甚或蠕动消失。蠕动的变化是以蠕动波的频率、波的振幅以及蠕动的方向来表明。
1.蠕动增强
表现为波多波强,在胃部表现为同一时间内可有4个以上的蠕动波。常见于迷走神经兴奋,或溃疡病、炎症刺激以及梗阻段以上的肠腔。
2.蠕动减弱
表现为波减少、振幅小、且运行减慢。常见于胃肠道张力低下者,便阻性病变的后期,不仅蠕动减弱,甚至消失。局部恒定出现蠕动减弱或消失,是器质性病变的征象。
(二)张力的改变
胃肠道保持一定的大小与形态,正是肌张力的作用。如果张力增加,管壁扩张不充分。管腔就普遍变小,此改变可见于炎症和痉挛;亦可见于矮胖体型。紧张力减低时则管腔增大,如梗阻性病变晚期扩张的肠管即属此型;亦可见于瘦长体型。张力与蠕动密切相关,如张力高蠕动就强;张力低蠕动就弱。引起张力改变的原因可以是神经反射性的,也可以是局部各种刺激(化学、机械以及病灶所致)
胃肠道局部痉挛:是张力增高的一种表现,常为暂时性,且X线表现各异。如食管痉挛表现其轮廓呈波浪状,而胃痉挛则表现为胃大小弯有一个或多个深浅不等的凹陷切迹,且边缘光滑。如胃窦或幽门痉挛,则可显示为痉挛性狭窄,影响胃排空延迟。若十二指肠球部或回盲部痉挛,则表现为局部充盈不良,或充盈后迅速排空,此改变又称“激惹征象”。结肠痉挛表现为结肠细小,结肠袋增多,或者其轮廓呈波浪状或局限性小切迹等。
(三)动动力的改变
指钡餐后钡剂到达或离开某部的时间长短,反映其动动力的快慢。动动力增强是指钡剂排空的时间比正常明显加快,常见于炎性病变。相反,排空延迟则示运动力减弱。动动力强弱与括约肌的功能及蠕动等密切相关。
(四)分泌功能的改变
一般是指分泌功能增加。胃分泌增加形成胃空腹时胃液增多,X线立位检查可见胃泡呈现液平面,是为空腹滞留液。服钡时则见钡剂呈絮片状,不匀速地下降到胃最低处,且不易涂抹粘膜像。小肠分泌液增多时,使小肠粘膜皱襞模糊,或是钡剂分散地沉积在分泌液中,形成不规则的点片状致密影,是为沉淀现象。大肠分泌液增多时,钡剂可附着于条形的粘液上,形成线条状致密影,是为线样征。
Δ六、综合分析
上述胃肠道基本病变的X线表现,现按功能与器质性疾患,简要综合分析如下:
(一)功能性异常
功能异常可以是整体性、亦可以是局部性。一般而言。它经常是器质性病变的前期表现,或与器质性病变并存。其表现为胃肠道全部或局部的张力、蠕动、运动力及分泌等有不固定的功能性改变,有时可伴有形态与粘膜皱襞的非持久性变化。功能性改变,受内外多种因素影响,必须密切结合临床资料,综合分析,不应片面地做为诊断依据。在中西医结合的实践中,X线检查观察到针刺足三里或中脘、合谷等穴位,可增强胃的蠕动、缓解幽门痉挛,从而利于鉴别一些功能性和器质性变化。例如胃窦部痉挛与器质性狭窄(瘢痕、肿瘤),十二指肠溃疡球部痉挛变小与瘢痕变形等。
(二)炎性病变
炎性病变的范围,一般较广泛,病变处与正常段的移行处是逐渐的,粘膜可正常,亦可因水肿使粘膜增粗模糊。慢性期粘膜可显示增粗,甚至呈炎性息肉状。晚期萎缩时,粘膜皱襞可变细。管腔大小一般无改变,但在急性期有痉挛时,可局限变窄;至慢性期大量纤维组织增生时,则可呈器质性狭窄,此狭窄段光滑、整齐。管壁的情况,视纤维组织的多少而定,少则管壁柔软,多则管壁变硬。功能征象急性期时,常有激惹征;而慢性期出现管壁僵硬。管腔狭窄时,则运动功能明显减弱,排空减缓。如炎症向外扩散,可引起粘连或炎性肿块。
(三)溃疡性病变
溃疡病变的直接征象为龛影。一般单发,也可多发。多发性溃疡一般较表浅。单发一般较深,甚至可穿透,形成穿透性溃疡。重者可形成穿孔。慢性溃疡可致粘膜皱襞集中,龛口附近有粘膜水肿是为月晕征。龛影正面为钡斑影,侧面像为轮廓腔外的乳头状影或尖顶状、锥状、刺状影等。如为多发的小溃疡,其侧位像示边缘呈锯齿状外观;而正面像(双对比)则为靶征。可伴有功能征象,如痉挛切迹等,慢性期狭窄时可致梗阻性病变。
(四)肿瘤性病变
其范围较局限,病变与正常的移行段分界截然。良性肿瘤对粘膜的改变视其大小而定,小者改变不大,大者可使粘膜展平或推开。恶性肿瘤引起粘膜皱襞破坏中断,早期则表现为局部增粗不平整。增生性病变引起充盈缺损,视缺损的轮廓光滑与否,边缘是否整齐?缺损内有无钡剂充填,管壁是否僵直等,据此以判断其良恶性。如胃管壁僵直、蠕动消失。是为革囊状胃,若侵及周围组织,可触有包块,且该部位固定。包块较大伴狭窄时,则会引起不全性或完全性梗阻。