|
����Ѫ����֤�ںϱ����ܰ�����˼·�뾭��
�����ܰ����Ƿ������ܰͽ�� (��) ���ⲿλ�ܰ���֯������ϸ������, ���ݲ�����֯ѧ����, �������ܰ�����Ϊ����ͷǻ�����ܰ��������ࡣ�������Է�����������κβ�λ, �ٴ�����ʹ�ԡ��������ܰͽ��״�Ϊ�����ٴ�����, �����Ƣ�״��ȫ��֢״, ��뵡�����������������ݵȡ������ܰ�����ҽ�Ի��ơ����ơ��������Ƽ���Ѫ��ϸ����ֲ��Ϊ��, ���������Ƽ����IJ��Ͻ���������ҩ���Ӧ��, ���ߵ��������ں��������������ӳ�, �����в��ֻ��ߵ�����ҽ����Ч��Ƿ��, ��������������������ز���֢������������Ƿ���롣
�����ڴ���ѪҺ���ٴ�ʵ��30����, ʦ��������ҽѪҺ��ר�����������뾩����ҽѦ���ٽ���, �������ϴӸ�����ѪҺ����Ѧ��“�ͷ�”�����ڿ��Ӳ�����, �ڴ�ͳ�η�ʩ�λ�����, ̽��“��Ѫ��”��ҩ����ѪҺ���������ڽ������ܰ�������“���”����, ��֤����“��Ѫ��”Ϊָ��˼��, ��̵������, �����������, �˻��Ⱥ���, ��ҽҩ����, ������������, ��Ч�ļ�, �ܽ�����ξ��鼰˼·̽����
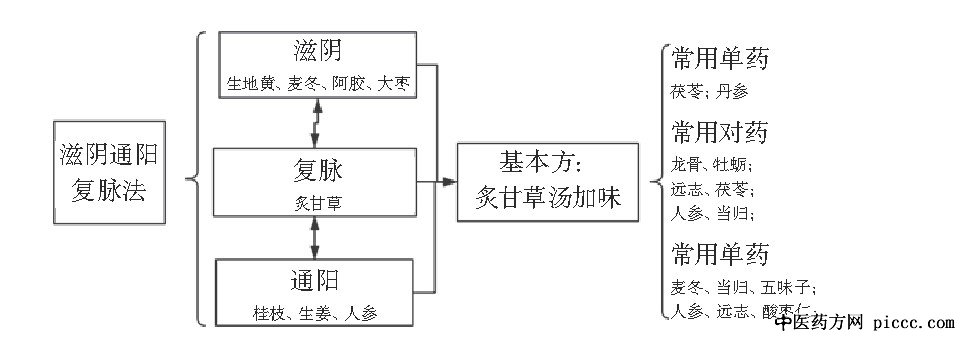
������“���”
������ǧ��ҩ�����м���:“���������֮……ʱ�в�ʹ��, ��ʹ�㲻��, ������ȳ�, �ȳ���ɱ��, �������֮”, “��˲���Ȼ����, �ж����������븹, ����ɱ��”, ��ȷ������ʹ���ܰͽ��״��˶���ص�, �ٴ����ѷ���, ���ֺ�������ʹ���ױ�����, �����������ơ���������Ϊ�ܰ����༲��, �����ٴ�֢�����ܰͽ��״�, ��ҽ̵�˻���߰������Լ������ܰͽ��״�, Ϊͬʱ���ֲ���, �ܰ�������“���”[1]�����ˡ�
��“���”һ��, ����ڹ�ͳ���㺬��:��һ, ͻ���˼������Գ̶ȸ����Ը������ص�;���, �������ٴ������ܰͽ��״�Ϊ��Ҫ֢״�ص�, ������ҽ̵�˻���߷���;����, ��̵�����, �ٴ���а������“��̵������”Ϊ��, ��Ԣ��̵��֮а������ȥ֮��, �Ӷ���������ݡ�̵�˵ȼ���;����, ��������˼���Ӷ���, ��Ի:“Ƣ����̵֮Դ, ������̵֮��”, Ƣ����̵, �������а���̽����;̵���Ϸ��ڷ�, ѭ�γ�֮����, ̵����֮�ֲ�����������, ���ھ�����Ҹ���븹�ɹ��Ȳ�λ, ����а��������ע����;�������������Դ�Ƣ����Ϊ�ˡ�����, ̵�������������, ̵��������, �������������ڷ��������ཱུ, �����������, �����վ�, ��������, ̵������Ƥ��Ĥ��, ������֤��
����Ϊ̵���²�
��������Ϊ�������²�������̵��, ͬʱ̵��Ҳ�Ǹò��IJ������̵���ij�������:һΪƢ��, “����֮��, ������̵”, ������Ƣ��Ϊ����������·���ۡ�˵:“Ƣ��Ϊθ�����Һ��Ҳ”, ��Ƣ�˻�ˮ�ȹ���ʧ��, ��ˮ�Ⱦ�����, ��Ѫ��Һ������Դ, ������Ѫ��, ��Һ���в���, �۶���̵�����Ž�ҽ��·̵������:“̵�˽�Һ����, ����纮ʪ��֮��, ��������ʳ����, ��������Һ��, ��Ϊ̵��……�ٲ��ж��м�̵��”��Ƣ���˻�ˮʪ����ʧ��, ��ˮҺʧ���䲼, ��Һ��лʧְ, ���۳�̵, ����“ƢΪ��̵֮Դ”“Ƣ����ʪ����̵”֮˵������Ƣ��ˮ�Ȳ����˻�, ��ʳ���������ʪ��̵����Ϊ����, ��ҽ��Ϊ����ľ, ����й, ϲ����, ���߳���Ϊ�������־õ���־�̼����¸����������, �Ӷ�Ӱ��ε���й����, һ��Ӱ���˽�Һ�Ĵ�л�䲼, ��Һͣ�����ʪ��̵, ���������վô������ȶ��ɸλ�, �尾��Һ��̵����Ϊ����ʧ��, ������ô⡶֤�λ㲹·̵֢��Ի:“ƢΪ��̵֮Դ, ��Ϊ��̵֮��”, ������·�������ۡ�Ի:“������θ, ���羫��, ������Ƣ, Ƣ��ɢ��, �Ϲ��ڷ�”��������·Ӫ�����ᡷԻ:“�������ڹ�, ������θ, �Դ��ڷ�, ����������������”���������䲼·��, �ڲ�������¿ɳ�Ϊ�䲼̵����ͨ·���ξ��Ͻ�, �������ཱུ��ͨ��ˮ���Ĺ���, �DZ�֤“ˮ���IJ�”����Ҫ����, ��“��Ϊˮ֮��Դ”֮˵����������������а��, ʧȥ������ͨ��ˮ���Ĺ���, Ӱ�쵽ˮҺ�����к���й, �Ӷ�ͣ��Ϊ̵, ��������������������Ϊ������˥, ��Ϊ��̵֮������ΪƢ����������, ����������Ƣ�������ĸ���;��Ƣ�������������ڴ�ĸ���, �����ڴ���а���ɸ�;�Ҿò�����, ��֤�����ʵ�������������֮Ʒ, ������������֬�����������ϸ����, ����������Ƣ����̵������ͬԴ, ������, �����ɻ�, �λ�����, ��ҺΪ̵, ��֤�����֤�����̲�����֮Ʒ��
̵“��������, ������”, ̵�����, ���Ų�ȥ, ��̵а�²���������, �����Ž��, �������อ, ���ּ�Ƥ��, ������, �����Ӳ�ɢ��, ���䷶Χ�㡣��а�ڼ�����ͬʱ����������:��������аʵ����, ��������, ��Ƣ�鲻���˻�ˮ�Ⱦ�, ˮʪ����Ϊ̵, ������Ƥ��Ĥ��, �γɶ��, �ֲ�Ƥɫ����, ���첻ʹ, �����������ࡣ����аʢ����, ̵������, ����Ƣ��, Ƣ������ݡ���к���ɲƣ��, ���鼰��, �������ȿ������������ȵȡ���̵���̶�����, ̵����ʢ, ����ת��, �ܰͽ�Ѹ������, ����, ���Ⱥ�Ӫ��Ѫ, ��ʢ���ȡ�̵����ʢ, ��������, Ƣ�鼰��, ��֤Ⱥ��, �������ڡ���ֲ�����������, ͻ��Ƥ��, ����ö�����, ��ʹ����;������, �����, ������, ���ǿ���, ��������, �������ѡ��������ơ����ƵĻ���, ����δ��, �δ��, Ƣ����������, ���ͷ�����ļ����ɲ��ϥ������֢��
��Ѫ������, ���η�Ƣ
��ҽ�η��ַ��������¡����¡��ͽ⡢���������ȡ��������̲��˷�����а�ڱ��ɺ�, �������, ���ڰ������Ȳ��ɺ��ֲ�����, ���úͷ���а�����������ݴ�д��Ѫ֤�ۡ�, ���:“�ͷ�, ��ΪѪ֤��һ����”����, ���ͽ⡢����֮��, ��˳��Ѫ����, ����κ�θ, ������Ƣ��, ���ڸη�Ƣθ�������͡����������֮����Ѫ����, �˺�����Ѫ, ���������Ϊ�����Ƴ�С�����Ѫ֤��֮“��Ѫ”Ӧ��, �˷�ϵ���������彵��֮��, Ϊ�ͽ�������ͨ���������ηε��Ρ�����Ӫ��֮����;����, ��ѧ��[2]��С�����“��Ѫ”���ƽ��н��:Ѫ�鲹����֮��Ѫ��������֮��Ѫ�������֮��Ѫ���ж���֮��Ѫ���¶���֮�ȡ�
“��Ѫ��”, ����“�ͷ�”����, �����������ܡ�Ѫ֤�ۡ�����, �ٴ�����Ҫ����С��������Ѫ���θ���Ѫ֤�����;������, ������ҽ��ʦ����ǫ����“���˷�����������а”֮ѧ��˼��, ���������ܰ�������ҽ������, �����ⶾ��������Ƣ��̵�Ļ�����, ���Ժͽ�֮����ҩ, ��������������������������ҩζ, ����֦�ҩ����֦��������ҩ��, ��������ⶾ֮Ч, ����“��аƽ��”�����ݶ�����֤����, ������������ú�Ѫ����֤�ں�����ѪҺ����, ��“��Ѫ��”��“Ѫ”�ﵽ“Ѫ��”��Ŀ�ġ�
�����ں�Ѫ�����ζ��, “��Ƣ����”:��һ, Ƣ���״�, �������ϸ�����, ��ʳǷ��, ��֫����, ����Ƣ���������:��ɫ�ٻ���ή��, �뵡����, ������Ѫ��, ���Ե�Ƣʩ��:��Ƣ���� (ϰ���˲�������������) ������Ƣ���� (ϰ��̫�Ӳ��������������ɳ��) ����Ƣ���� (ϰ����˿�ӡ������������) ����ǿƢ������Ѫ (ϰ���ɺײ�, ��������Ч��;�������˲�������) �ȡ����, �������, ��ҽ“���� (��ľ���Ļ�Ƣ�����ν���ˮ) ”���˹��ɽǶȱ���, �ٴ������������Է�Ƣ����������Ƣ������������ (Ƣ��, ��Ҳ) , �����Ե��η�ƢΪ��Ҫ, ѪҺ�������߶�����������������, ��ϲ�����賩, ��������, ��йʧְ, ����̵��, ��������, ��עȫ��, ��Ϊ��ˡ���֤�������������������Ƣ��[3], ��С��������ľ������Ӽ�����Ϊ��, �����Ƣ, ��������, ����Ƣθ, ����̫�Ӳ�������������������������Ƣ, ����������������Ƣ, �����������ʯ������ν���, ���������Ƣ֮��, �ҿɿ�����, ����ͽ�֮Ч������, ������֤���ǵ�һ��֤������, ��������ʵ����, ��, Ƣ���ʪ���̡�����������١�Ƣ�����������, ��֤��Ҫ��ʵ���, ����Ƣ�������Ȼ�����, ��ζ��ʪ����������ε��η��뷽ҩ��
�����ܰ���̵���²��ص�, ������ʳ��������ʳ�˼ɡ�Ԫ����������̵��רע��̩���������ۡ���“̵��”һ����˵:“�������ɽ�����, ���˼培���ȵ���, ��̵����, �Ϲ�����, ��̵, �����ˮ����, ��֭����, ʳ֮������ͷ��ɽҩ�����ȡ����塢𤻬����, ��̵������θ���켦��Ѽ����������, ��������֮��, ����������̵������̵��, ��ʳ������ľ, ���϶�ʳ�������з纮̵����, ���˼�֮”���������ٴ�ʵ���н��黼�߶���������ʳ��: (1) ���ܲ�; (2) ����; (3) ����:ʳ�û���ô����ؽ���; (4) �����̲�, �����Ŷ�����; (5) �����ɺײ�, ����, �ݲ���ɡ��������������ʳϰ��, ҩʳͬԴ, ����ʳ�����üӶ��ϡ���С�������ӡ��������ⶹ�����ס���������ޢ��ɰ�ʡ�������������������Ʒ��
��֤��Ƣ, ����ɢ��
��Ƣ���ܰͽ��״���, ��ҩ��Ƣ��̵������, �������Ƣ�ơ�Ƣ�����غ���:��һ, ��ҽ����ѧ����, ��ѪҺ�ܰ������й�ϵ�����, ��ҽ����“Ƣ”, ��Ҫ�ǹ�Ч, ��ҽ��Ϊ“Ƣ��, ���˻� (����ʳ��) ����ͳѪ (ͳ��ѪҺ, ���γ�Ѫ) �������� (��������Ѫ) ”�ȡ�Ƣ���״�, ��ҽ��֤��Ѫ�������������̵����, ����Ƣ֮����ʧ����������ͨ���ٴ��ϲ���������̽��, ���γ���“��֤��Ƣ�Ʒ�”֮����;�����ٴ����廯�ص�, ��֤�ƶ���Ƣ�Ʒ�:��Ƣ�ⶾ (������) ����Ƣ���� (���ѻ�) ����Ƣ��ʪ (�绬ʯ) ����Ƣ��Ѫ����Ƣ�����, ����ڷ���ҩ, �ڷ�����ý�һ���ٴ���Ч���ܰ�����̵������, �����Ļ�ˮ������״��Ƣ�ܰͽ�϶�, ����������������Ѫ�ⶾ��Ч, �����к��е����ȳɷ�, ����������ϸ����ֳ��ЧӦ, ���ڷ���������θ������Ӧ, �����������Խ���;�Ļ�ɢ��Ҫ��������ư�������������, �������ⶾ����ҩ, �������Ļ�ɢ���ù��������ⶾ�������ƻ���ɢ��ͨ��ֹʹ��Ч, ͬʱ������������[4,5,6,7,8]���˷�������, ���õ���, �������ڽ���, �������, �ɻ���Ч��
��Ԫ�̱�, ����ůƢ
ƢθΪ����֮����θ������, ����ˮ��;Ƣ���˻�, ������, ���彵��, Ϊ��Ѫ����֮Դ�����Ӳ�Դ��Ϭ����:“��Ƣθ����, �����������;Ƣ����, ���������”���ò�����, ��ؼ�������������Ϊ, �ܰ������߷�������, ����Ƣθ, ������������, Ƣ���վü���;����������, ��������, ����ʧְ, ���漰Ƣ������, “����������, �����Ż�˥, �Ȳ�����������, �ֲ�������Ƣ��, ������������, ��Ϊа”�����鲻ů, Ƣ������, ��ˮʪ����, �۶�Ϊ̵, �վ������γ��������쵤Ϫ˵:“Ƣ����, ��������֮����, ����֮����Ҳ, ����������, ��ʧ����, ��Ƣ�������յ���, ̵��������ɢ”�����ƺ�������������֯�����������Դ��, ��������ʹ����, Ҳ�������С��������;�������鷦, Ƣ������, ��Ϊ������ȼ֮��Դ���ʻ��ƺ����ӵ���Ƣ��, �̱���Դ, ��Ϊ��Ԫ�̱�, ����Ƣů, �˻�����, ��ˮʪ����ͣ��Ϊ̵��̵�����Ի��۳ɰ���
������ҩ������˽�, ��֮��Ѫ�������Ȳ���֢ʹ��Һ����, ���ֻ����ٴ�����ƣ�뷦�����ڸɡ���������, �Ժ�����, ��졢̦��, ��ϸ��, �������������֤�������������������̱�Ϊ��, ���������˹�������, ������Ӧ�������塣�����ﷴ������, �����װ�Ƣθ, �ٴ����õ�����������ɹ�Ρ��������̫�Ӳ���ʯ����ɳ����������ζ��������������ӡ��ƾ���������Ů���ӡ�ī�����������ٺ���ʯ������ס���֥���ɺײ���ҩζ, ������������ѡ��Ӧ�á�����������, ������к��, �̱�ֹ���������ڶ�ѡ��������������, ��Դ�ڡ������زء�, �������������ػ������ػ�ȡ��������Ѫ, �౾��������, ��Ϊ��ҩ;����к�����, �徲����, ��Ϊ��ҩ;����������, �����̱���ֹ������
�����ⶾ, �Ŷ�����
�ٴ���, �����Ŵ���Ի��Ʋ���ʵʩ, ��������, ���������ֲ�ij���������Ƶ�Ԥ����, ����“�˺�”�Ų�������������������, ���ڳ��ֺϲ���Ⱦ����������Ѫ���̷�������������, ����Ӱ�첡������������;֣�ѱ��[9]���ò�����������ƣ�͡��������ڸɡ�˯�߲�����Ϊ���ܰ���������ͻ����֢״, ��ʾ�ܰ������߶�����������ʵ���顢�����顣�ٴ���������������ɫ�ٻ�, ���ھ뵡, ������Ⱦ, צ������, η��֫��, ʳ������, ˯�߲��õȲ�״��Ѱ����ҽ����, ���ڻ���֤��, �ٽ����ʻָ�����ҽҩ�����ⶾ, ��ɱС��������ֹ����, ���Ŷ�����, �������������
�ܰ�����̵���²�, ������, ��ʵ����;����֮��, ����� (������ҩ��) δ�塢����δ����״̬�����ơ����Ƽ�����ֲԤ�����Ⱦ�ϵ“��”֮ҩ, ���β�, ʮȥ�߰�, ��û���, ����С��������, ������ҽ��ν�;ѪҺ�ܰ������������ڼ��м���֮�, Ҳ����ҩ������, ������δ�ܸ�ԭ��̬��, ���һ������, �ָ�����, ��������, ��ֹ������
�ܰ����ٴ������Ե�̵�ⶾΪ��, ѡ���㱴ĸ����������ɽ�ȹ�����ҩ�ӵ�ҩζ, ��������ɢ��֮ĵ�á���ס�¶�䷿��ݭ�����ڷ�;��ʪ��, �������������ӡ������������ߵ���ʪҩζ�Խ�̵ʪ֮�����ٺͽ�;��������а, �����Ƣ��������������, ����������������������������������ҩ�
�鰸����
����ij, Ů, 53��, 2015�����ܰͽ��״�, �������ܰͽ��졢PET/CT�����贩��+���ȼ����ȷ���Ϊ�ǻ�����ܰ��� (������Bϸ��) , ��8�̻���, ��Ѱ����ҽҩ���ơ�����:2016��7��15��, ����֢��:��־��, ����ƣ��, ��ɫ�ٻ�, ���ڷ���, ���纹��, ��ϥ��ʹ, ��ʹ, ˯��Ƿ��, ����˯, ��һ��, ʳ��θ��, ��������వ��, ̦������, ����ϸ����ҽ���:�ǻ�����ܰ�������ҽ���:���, ��֤��Ƣ������Ѫ������ҩ����Ƣ������Ѫ����Ѫ����Ϊ��, ���Թ̱�����������:����20g, Ů����10g, ����֬20g, ���10g, ����10g, ����10g, ����10g, ̫�Ӳ�20g, �ѹ�Ӣ10g, ��Ѫ��15g, ������10g, �ʲ�10g, ����20g, ˮ���ڷ�, ÿ��1��, ��7����������:��ĵ�ÿ�����ױ����, ÿ�θ�1��, ÿ��2��, ���, ��7�� (14��) ��
���� (2016��7��22��) :֢��:��������, ���߸���, ������ϥ��ʹ, ��������, ����Ƣθ����, ��������˥δ��, ԭ����������������̫�Ӳ����ѹ�Ӣ��������������, ��ɣ����30g, ���鲹30g, ������ (�ȼ�) 10g, ����20g, ������20g, �쾰��6g, ˮ���, ÿ��1��, ��7������ҩ��������ơ�
��:�����Ƣ��̵���²�, ������̻���, ��������, �ò���������, ����������Ѫ, ��ò��������ʼ���Ѫ���衣��������֤�����ú�Ѫ����֤�ںϱ���, ��Ƣ��������Ѫ��̵Ϊ��, ����������������, ��ѡС��������ľ������Ӽ�, �Ӳ���֬��ɣ������������������ҩζ����Ͽ������̱�����, ��ҩ����, �����Ը�, ������Ч����Ϊ����֮��, �ò�����, ������˥, �Ⱥ��������, Ƣ������, �һ��ƴ��, ����������, �ܰ������ƺ�����������ůƢ, ����Ѫ������
��������, �����ڴ�Ƣ��̵�����������ܰ���, ��Ѫ����֤�ںϱ����ܰ���, ���η�Ƣ, �˻��Ⱥ���֮��, �����ⶾ, �������ʳ����ָ��, Ϊ�ܰ������߱��ݻ���, ��Ч����, �ӳ�����ʱ��, ������������, �ٴ���Ч�ļѡ�
�����
[1]���.����ѪҺ����ҽ�����淶��̽��.�ִ�����ҽ�����־, 2009, 18 (10) :1105-1107
[2]����Ÿ.С�������Ѫ���ó�̽.��ҽҩ����, 2008, 14 (10) :13-14
[3]���, ����, ������, ��.����Ƣ��������Ѫ��ϸ����ֲ����ѪҺϵͳ�������ٴ��о�.�й�����ҽ�����־, 2011, 31 (5) :626-630
[4]������, ������, ���Ӻ�, ��.�����Ļ�ɢƢ��������ƾ�Ƣ֢���˵Ļ���.�����о�, 2007, 21 (4) :971
[5] ҶԷ��, ��ѩ÷.“�Ļ�ɢ”ҩ�����ü��ٴ�Ӧ��.�л��ٴ�ҽѧ�о���־, 2005, 11 (17) :2504-2505
[6]��˳��, ���.�����Ļ�ɢ������ƾ�Ƣ֢39��.ʵ����ҽҩ��־, 2007, 23 (6) :374-375
[7]���, ��ϲƽ, ������, ��.�����Ļ�ɢ�������Թ�����ά���Ծ�Ƣ֢�ٴ��۲�.������ҽ��־, 2006, 33 (9) :1144-1145
[8]�ƺ���, л����.�Ļ�ɢ�Ӽ�������ƶ����ܰ����鰸����.�й�����Ʒ�, 2014, 22 (10) :26
[9]֣�ѱ�, ����, ���ѩ, ��.�ܰ�������֢״��������ҽ��֤���ٴ��о�.�л���ҽҩ��־, 2017, 32 (10) :4730-4736
��Դ���л���ҽҩ��־ ���ߣ���� ��� |